
取卵前不做好这一步,有可能会前功尽弃!

“为什么卵子那么多,到了最后胚胎却没几个?”
回答问题之前,我们先来看一下这句俗语:“瓜熟蒂落”,大家都知道成熟的瓜果最好。
其实,在试管流程中有一个步骤也遵循这个原则,那就是——打夜针。
夜针也被称为取卵前的“黄金时间”,它肩负着推进卵子成熟并脱落的重任。
夜针“打得好”,后续的受精率也相对能有所保障,相对地试管成功率也会变高。
但是,你知道么?每个人的夜针种类以及时机,并不完全相同。

虽然打夜针的时间不由我们控制,但想要确保夜针的效果,却是我们可以努力的!尤其是之前遭遇过卵多胚胎少的姐妹,一定要认真看。
在试管婴儿的促排流程中,一般会经历这三个阶段。
▪在身体条件允许的情况下,尽可能让同批的卵泡同步生长;
▪除了监测卵泡大小和雌激素的数值外,还需要格外控制自身的LH水平,避免卵泡提前成熟排出;
▪待多数卵泡生长到适合的时候,开始扳机,也就是打夜针,促进成熟;之后通过微创取卵手术取出卵子,在体外完成受精和培养成可用的胚胎。
整个过程,有两个关键点,一个是控制LH水平,一个是定夜针的种类和时机。
不同的方案,控制LH的手段有所不同,而这也直接决定了夜针的用药种类有所不同。
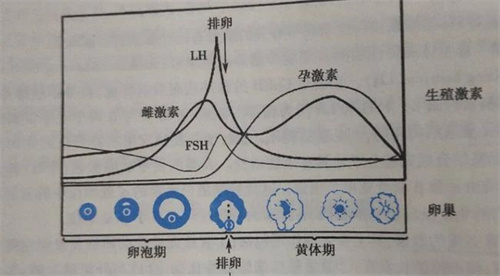
在长方案中,会提前使用降调药物,比如:达菲林、达必佳等,这些药物实际上就是GnRH激动剂,占据GnRH受体。
在使用早期,会促进垂体分泌更多的FSH和LH,随着药效的持续,垂体上的GnRH受体被占满后,垂体不再对GnRH起反应,不在分泌FSH和LH,从而达到抑制垂体的目的。
由于提前抑制了垂体功能,垂体自身无法分泌LH来促进成熟和排卵,所以在长方案中,促排到了一定的程度需要夜针时,就会选择注射艾泽(HCG)这类药物来模拟LH ,达到促进成熟的目的。

但在拮抗剂方案中,前期没有任何的抑制手段,直接使用促排卵药(主要以FSH)来促进同批卵泡的生长,随着卵泡的生长,雌激素随之升高,到了一定程度就会触发LH的升高。
在促排卵时,需要等大部分的卵泡长大才能让LH发挥其作用,此时就会使用GnRH拮抗剂,和GnRH受体结合去拮抗自身分泌的GnRH。
由于拮抗剂更加敏感,更容易和受体结合,但不发挥作用,从而来达到抑制LH的目的,待大部分卵泡大小合适时,就会停止使用拮抗剂。
通过打夜针,促进LH的升高,这个时候夜针有两种选择,可以用GnRH激动剂比如达必佳、达菲林等促进垂体分泌LH,可以是艾泽、也就是HCG类。
当然也有一些回顾性的数据显示,拮抗剂方案中,使用双扳机时,其获卵率会高于单一的扳机,但也有其他生殖中心的数据表示不会。

*注:具体方案由生殖医生根据患者的身体情况来制定。
夜针时机,与最后的获卵率、受精率及妊娠率有关系。
夜针的注射时间会精确到分钟,一般误差不超过5分钟,因为取卵成败在此一举。
注射时间过早,可能会使卵泡提前排出,导致手术时取卵失败。
注射时间过晚,则可能在取卵时无法获取到成熟卵子,无法正常受精,最终影响试管婴儿的进度。

少数患者对GnRH激动剂或拮抗剂不敏感,发生LH峰“失控”,也会影响卵子的质量及内膜的同步性。需要有经验的医生,权衡各种指标来决定扳机时间。
除了卵泡大小外,也要参考雌激素数值。有数据显示,在高龄患者中,雌激素应该成为决定夜针时间的主要指标。
一般来说夜针34-36小时后取卵,当然啦!这是基于大数据统计的结果,具体到个人的卵巢功能和反应来说:有的人可能会提前成熟排出(跑卵);有些人可能会晚一些成熟。
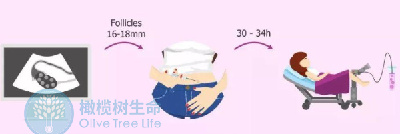
所以取到的未成熟卵偏多时,就要考虑下次延长夜针到取卵间隔的时间或通过体外的培养技术来弥补。
最后来总结一下:
如果试管前身体状况良好,那在促排期间一般卵泡的生长和成熟时间就会更符合医生的预期和计划,从而更好控制,取到好的卵子和胚胎的机会就会增加。
如果之前就有很多基础问题,比如胰岛素抵抗、甲减等,那么卵泡的生长过程和成熟就会超出医生的预期和控制,增加把握夜针时机的难度。
这同时也起到一个警示作用:在试管周期开始之前,把身体调整到一个大环境均衡的情况,才会让我们后面的每一步走地更加坚定和踏实。
在此,小橄榄也祝大家都能如愿取到适合的卵泡数量,养出优质胚胎,早日迎接好孕!


顾问Chris